12月15日,国家医保局发布《麻醉类医疗服务价格项目立项指南(试行)》(以下简称《指南》),整合规范麻醉类医疗服务价格项目,助力安全手术诊疗。
《每日经济新闻》记者注意到,《指南》参考2023年版医疗服务项目技术规范,将现行麻醉类价格项目映射整合为10项。
国家医保局对此表示,下一步将指导各省(自治区、直辖市,下同)医保局参考,结合实际做好对接落实,制定全省统一的价格基准,由具有价格管理权限的统筹地区对照全省价格基准,上下浮动确定实际执行的价格水平。
对此,国家麻醉专业质控中心主任、北京协和医院麻醉学系主任黄宇光接受《每日经济新闻》记者电话采访时表示,《指南》的顶层设计,以及对问题导向的梳理,让业界和老百姓都能更清晰,可以更好地为患者服务。
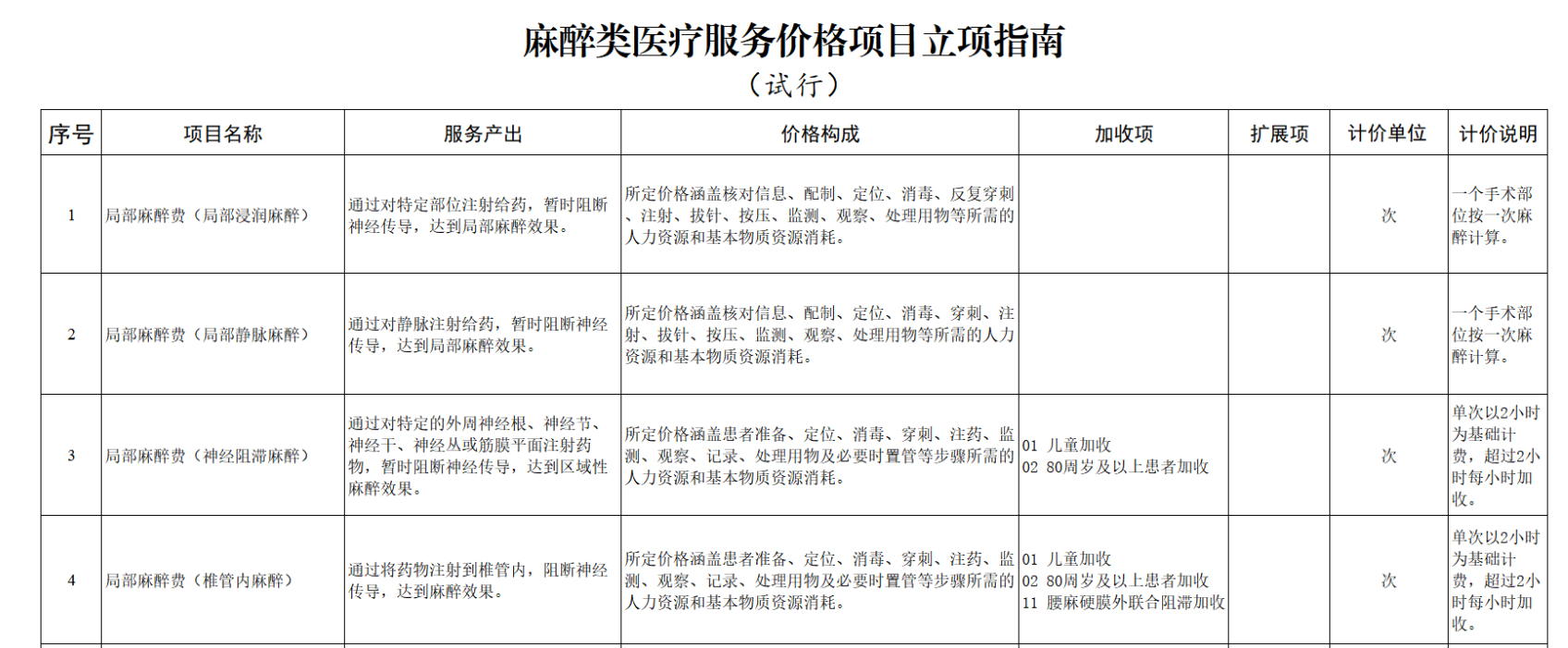
麻醉类医疗服务价格项目立项指南中的部分项目 图片来源:国家医保局
《指南》将监测纳入麻醉类项目的价格构成
医学麻醉的诞生是外科医学飞速发展的基础。从麻沸散到深低温麻醉,对大多数人来说,手术过程中的麻醉是个神秘又熟悉的环节,它不仅能够确保患者在手术过程中无痛安全,还能为医生提供良好的操作环境,提高手术成功率,在手术、疼痛管理、急救复苏等多个医疗环节中发挥着不可替代的作用。
麻醉类立项指南根据作用范围将现行价格项目分为局部麻醉、全身麻醉、镇静镇痛等类别,在具体类别下根据具体操作设立项目。
例如,局部麻醉根据作用机制分为局部浸润麻醉、局部静脉麻醉、神经阻滞麻醉、椎管内麻醉,全身麻醉还根据是否气管插管,设立无插管全身麻醉价格项目,使麻醉价格项目更加规范,确保临床需求得到充分满足。同时,也便于将来更多新的麻醉技术进入临床应用,让患者得到更加专业、精准的医疗服务。
对此,黄宇光认为,《指南》给出了更加清晰的定位,并且按照麻醉专业的工作性质和内涵,梳理了工作分类和主要内容,让大家更加容易理解临床麻醉的贡献及其价格体系,旨在给予客观的专业评价和收费框架的梳理。
麻醉过程中,监测能实时反映患者生命体征变化,让医生能及时发现可能危及生命的异常,并及时处理,如呼吸困难、循环不稳定等。过去的定价体系中,麻醉项目和监测项目是分开收费,往往根据监测设备频繁新增监测项目,如氧饱和度监测、呼气末二氧化碳监测等,变相造成麻醉监测费用居高不下。
为避免临床滥用监测项目,《指南》将监测纳入麻醉类项目的价格构成,不再一一列举。后续地方医保部门制定麻醉类项目价格基准时,将监测项目纳入成本核算范围,体现监测资源消耗。
同时,考虑到患者麻醉监测需求主要与患者病情危重程度密切相关,危重患者、儿童、老年人在实施麻醉时,意外情况发生率更高,需要提供更多监测。为充分体现服务产出导向,在麻醉项目中,为危重患者、儿童、老年人设立加收项,保障“一老一小”患者手术安全。
对此,黄宇光表示,麻醉的监测是麻醉工作中保障患者安全的基本要求,现代监测高科技手段越来越先进和复杂,所以麻醉医生对患者生命体征、麻醉的深度、内环境的紊乱相关指标都可以进行更加清晰的动态监测。将监测指标纳入麻醉项目收费,必须综合考量,体现医护人员应有的专业价值。《指南》在实际临床执行过程中的具体效果,还需要时间的检验。
新设价格项目,体现创新技术临床价值
随着医疗技术的不断发展,越来越多的麻醉新技术被应用在临床上。《指南》紧跟时代步伐,新设价格项目,体现创新技术临床价值。
例如,“深低温停循环麻醉”是一种创新性高难度麻醉技术,在全身麻醉基础上,通过物理方法将患者体温降至深低温状态(18-20℃),停止体外循环,使病人在“假死”状态进行手术,使患者更好地适应缺血缺氧,增强机体耐受能力,极大保障了手术的安全性,提高了复杂先心病等各类外科复杂手术、移植、重症抢救和先天性畸形整形的成功率。《指南》将其单独立项,既体现了高难度麻醉技术价值,又保障了高危患者手术安全性。
《指南》提出,在规定麻醉类项目以“次”为计价单位的同时,考虑到需要“椎管内麻醉”“全身麻醉”“支气管内麻醉”等麻醉支持的手术一般耗时较长,明确此类麻醉项目以两小时为基础计算价格,超出时间可适当加收。同时,明确麻醉时长计算含麻醉监护室复苏阶段,这种类似“起步价+里程价”的计价方式,既满足绝大多数临床手术的需求,又避免长时间手术麻醉效果受时间限制,让患者能够更加清晰直观地了解收费情况。
对此,黄宇光表示,这种计价方式从设计思路上看是合理的,明确麻醉时长计算含麻醉监护室复苏阶段,也是值得肯定的,因为麻醉不仅是在手术间,在恢复室的麻醉管理也是保障患者安全的重要环节和临床麻醉的重要组成部分,麻醉大夫在恢复室仍然在守护患者的生命安全。
黄宇光认为,《指南》的价格标准在全国范围执行时,仍需考虑经济发展程度不同的地区和不同级别医疗机构的服务能力,并对此加以适当的调控,以保障医患双方的关切和权益。






 京公网安备11000000000001号
京公网安备11000000000001号 京ICP备11000001号
京ICP备11000001号